CASO CLÍNICO
Presentamos un caso clínico donde se utiliza la radiofrecuencia pulsada (RFP) sobre los nervios esplácnicos en una paciente con dolor abdominal agudo con escasa respuesta a tratamiento médico conservador fuera de las indicaciones habituales.
Paciente de sexo femenino de 35 años, con intolerancia digestiva a tramadol y antecedentes personales de toma de anticonceptivos, palpitaciones en tratamiento con ivabradina, hipoplasia de adenohipófisis, así como hipertrigliceridemia en tratamiento con gemfibrozilo. Ausencia de antecedentes familiares de interés.
Acude a urgencias por dolor abdominal de inicio súbito, sordo y continuo en hipocondrio derecho con irradiación a espalda de horas de evolución y asociado a náuseas y vómitos. A la exploración presenta palidez mucocutánea y un dolor según escala visual analgésica (EVA) 9/10. Exploración física abdominal sin distensión, defensa u otros datos que sugieran irritación peritoneal. Resto de exploración física sin hallazgos relevantes. Dentro del diagnóstico diferencial inicial, se considera patología biliopancreática por las características del dolor.
Hemodinámicamente se presenta estable, destacando a nivel analítico una hemoglobina plasmática (Hb) de 7,5 g/dL que requiere transfundir 1 concentrado de hematíes (CCH).
Se realiza angiotomografía axial computerizada (AngioTAC) abdominal que informa de hígado aumentado de tamaño a expensas de colección subcapsular hiperdensa de 15x12x19 cm de grosor en relación con hematoma subcapsular, así como pequeña cantidad de hemoperitoneo subhepático que podría traducir abertura del hematoma a peritoneo. Se traslada a angiorradiología donde no se observa sangrado activo, si bien se decide embolización distal de arteria hepática media y derecha por compresión distal en relación con hematoma e imagen hipodensa en probable relación con adenoma.
Después del procedimiento, persiste dolor de difícil control que requiere escalada analgésica siguiendo el protocolo hospitalario desde paracetamol 1g/8h + metamizol 1g/8h alternados + ibuprofeno 400mg/8h hasta PCA endovenosa (Analgesia Controlada por el Paciente) de morfina a dosis reducida (5 mg cada 10 minutos). A pesar de la optimización analgésica, la paciente sigue presentando un EVA 8 y se solicita valoración por Unidad del Dolor para un abordaje multidisciplinar. Se ajusta pauta analgésica con gabapentina en pauta ascendente hasta 600 mg/8h + duloxetina 30 mg/24 h + clonazepam 0,5 mg/24 h. Se aumenta PCA a pauta estándar (10 mg cada 10 minutos). A pesar de los ajustes previos, la paciente continúa con dolor intenso y la exploración no reporta cambios. Analíticamente la paciente presenta una buena evolución, sin signos de anemización ni elevación de parámetros inflamatorios. El perfil de transaminasas sigue una curva descendente. Se completa estudio de imagen con resonancia magnética nuclear (RMN) (Figs. 1 y 2).
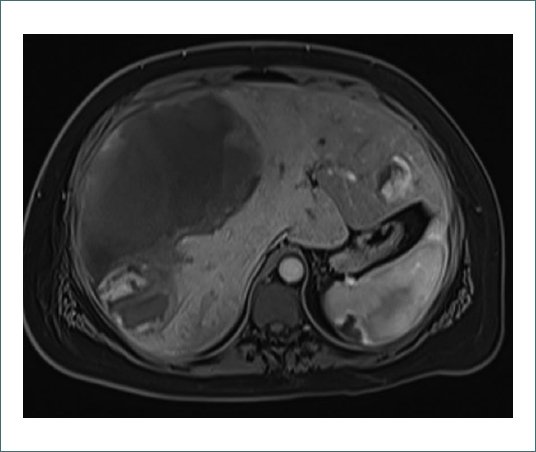
Figura 1. Corte axial de RMN hepática en secuencia T1 con saturación grasa y tras la administración de contraste, en fase arterial-precoz. Se evidencia hematoma de aproximadamente 15x12x19 cm (APxLxCC), con márgenes irregulares de predominio en segmentos anteriores del lóbulo hepático derecho y que se extienden hacia segmentos posteriores, así como segmento 4. En lóbulo hepático izquierdo se observa otro adenoma con captación típica en fases arteriales precoces.
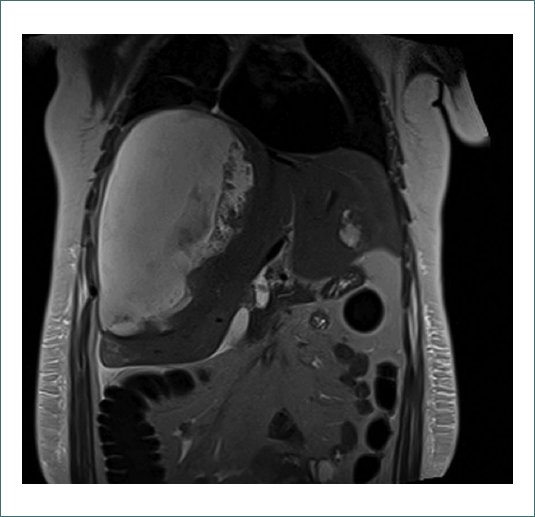
Figura 2. Corte coronal de RMN hepática en secuencia T2 con saturación grasa. Se visualiza voluminoso hematoma derecho que condiciona elevación del hemidiafragma derecho. En lóbulo hepático izquierdo se visualiza adenoma que ya visualizábamos en la figura 1.
Dado el mal control analgésico y los elevados requerimientos de opioides, se opta por el abordaje de nervios esplácnicos (Fig. 3) derechos guiados por tomografía axial computerizada (TAC) (Fig. 4) mediante acceso retrocrural en decúbito prono. Se lleva a cabo bajo sedación endovenosa colaborativa y anestesia local en el punto de punción. Estimulación sensitiva positiva a 0,7 V (sensación dolorosa en epigastrio) y estimulación motora negativa hasta 2,5 V radiofrecuencia pulsada (RFP) 4 min, 42º, 45 V, 20 pps. Al finalizar la RFP se administra ropivacaína 0,5% más acetato de triamcinolona 20 mg.
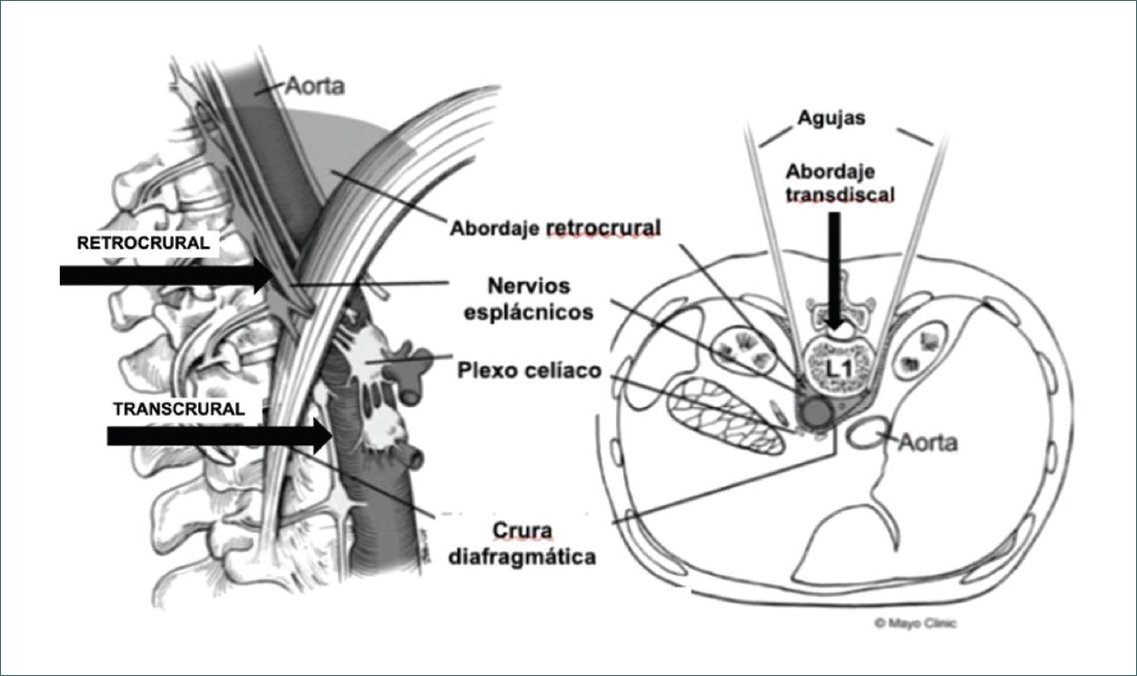
Figura 3. Nervios esplácnicos y ganglio celíaco y su relación con la inserción de la crura diafragmática. Relación de la anatomía con los abordajes retrocrural y transdiscal (Susan M. Moeschler, MD, Bryan C. et al. From the Department of Anesthesiology and Pain Medicine, Mayo Clinic, Rochester, MN. February 10, 2013).
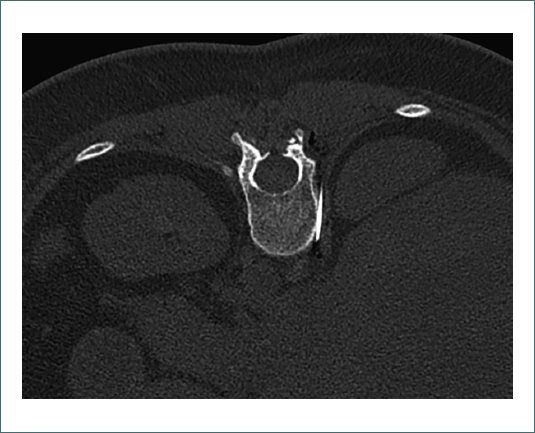
Figura 4. Imagen de TAC de abdomen, plano axial. Abordaje transcrural derecho en decúbito prono.
Procedimiento sin incidencias, presentando respuesta significativa a las 24 horas (reducción de EVA 7-10 > 2-3) con retirada de PCA de morfina. Asimismo, se pudo suspender la terapia neuromoduladora, persistiendo buen control con analgesia de primer escalón. La paciente pudo reiniciar la terapia física aunque permaneció ingresada unos días más por derrame pleural y atelectasia basal en contexto de elevación de hemidiafragma que mejoró con drenaje torácico. De forma intercurrente, presentó aumento de la colección abdominal por apertura del hematoma a cavidad abdominal que requirió drenaje mediante pig tail con salida de contenido hemático y ascitis. Los cultivos fueron negativos, sin elevación de reactantes de fase aguda o fiebre. Finalmente, se procedió al alta hospitalaria, con traslado mediante helicóptero a su hospital de referencia (La Fe, Valencia) a la semana de la realización de la técnica.
DISCUSIÓN
Los nervios esplácnicos están formados por las ramas mediales de los ganglios simpáticos torácicos inferiores de T5-T123. Están formados por fibras eferentes simpáticas preganglionares y fibras aferentes viscerales. Tras atravesar el diafragma, sinaptan en el plexo celíaco para inervar las vísceras abdominales. Si bien existe variabilidad anatómica, lo habitual es que se distingan tres: el esplácnico mayor (T5/T6-T9), menor (T9/T10-T11) e inferior o mínimo (T12).
Se localizan en el espacio retrocrural delimitado lateralmente por la pleura, ventralmente por el mediastino posterior, medialmente por las vértebras torácicas y dorsalmente por las uniones pleurales a la vértebra. Estos nervios se sitúan anterolateralmente a los cuerpos vertebrales de T9-T11 antes de la inserción de la crura diafragmática. En pacientes con dolor abdominal, la interrupción del plexo celíaco o nervios esplácnicos puede ofrecer alivio sintomático al modular las vías nociceptivas de las vísceras abdominales.
El bloqueo de los nervios esplácnicos fue descrito por Theodore T. Taverner en 1947. Esta técnica puede realizarse mediante abordaje quirúrgico, toracoscópico o percutáneo. Puede ser efectivo, no serlo o exacerbar los síntomas. Tradicionalmente, se ha empleado para el tratamiento del dolor abdominal superior intratable de etiología oncológica, particularmente en tumores retroperitoneales. No obstante, también se ha descrito su uso en patologías benignas crónicas como pancreatitis, adherencias viscerales posquirúrgicas y trastornos de motilidad. Pese a ello, su aplicación en el tratamiento del dolor crónico benigno es infrecuente y aún menos en cuadros de dolor agudo, a pesar de su potencial incapacitante. En estos casos, la terapia analgésica convencional se basa en el uso de opioides, fármacos que generan rápida tolerancia y requieren incrementos progresivos de dosis, lo que aumenta el riesgo de efectos adversos. Sin embargo, este enfoque se asocia con un alivio insuficiente del dolor en el 55% de los pacientes.
La evidencia emergente sugiere que el tratamiento farmacológico coadyuvante (gabapentinoides, antidepresivos tricíclicos, duloxetina etc.) podría ser una alternativa superior a los opioides en estos escenarios. Asimismo, la indicación de métodos invasivos únicamente tras el fracaso del tercer escalón analgésico debería ser reconsiderada, ya que la neurodestrucción simpática precoz ha mostrado un incremento estadísticamente significativo en la tasa de respondedores. La realización temprana de la neurolisis, al momento del diagnóstico, podría aportar mayores beneficios en comparación con su empleo como último recurso terapéutico.
La ubicación anatómica predecible de los nervios esplácnicos y su accesibilidad mediante un abordaje posterior convierten su bloqueo en una alternativa viable al bloqueo anterior del plexo celíaco en pacientes con dolor abdominal crónico. Un mayor conocimiento anatómico permite la administración de volúmenes reducidos de anestésico local, optimizando la duración y efectividad del alivio analgésico.
En el presente caso, se optó por el bloqueo esplácnico en lugar del bloqueo del plexo celíaco debido a su mayor accesibilidad, menor variabilidad anatómica y mayor selectividad. Mientras que el bloqueo del plexo celíaco suele ser bilateral, el bloqueo esplácnico permite una administración unilateral. La elección entre ambas técnicas depende de la posición de la aguja con respecto a la crura diafragmática: en el bloqueo esplácnico, la crura se encuentra en posición anterior, mientras que en el bloqueo del plexo celíaco se localiza posteriormente, como podemos ver en la figura 3.
Se ha reportado que el bloqueo del nervio esplácnico puede proporcionar analgesia incluso en casos en los que el bloqueo del plexo celíaco no resulta eficaz.
Existen diversos abordajes para la realización del bloqueo esplácnico. Los más empleados en la actualidad son el abordaje transdiscal, que atraviesa el disco intervertebral T12-L1 y conlleva riesgo de discitis y dificultades técnicas en casos de degeneración, y el abordaje retrocrural. Los abordajes anteriores han caído en desuso debido al riesgo de perforación visceral, lo que hace imprescindible la profilaxis antibiótica en estos casos. En este paciente, se empleó el abordaje retrocrural, el cual se observa en la figura 3 (esquema anatómico) y en la figura 4 (imagen de TAC). La técnica consistió en colocar al paciente en decúbito prono, identificar los cuerpos vertebrales de T11 y T12, y avanzar las agujas hasta el tercio anterior de estos para alcanzar los nervios esplácnicos.
Las complicaciones potenciales del abordaje retrocrural incluyen neumotórax, parestesias (si la aguja contacta con las raíces dorsales), punción vascular en las arterias intercostales y disnea secundaria a la elevación del hemidiafragma por afectación del nervio frénico. En este caso, la radiografía de tórax evidenció una elevación del hemidiafragma, atribuida a la compresión generada por el hematoma y no al bloqueo en sí, ya que este aún no se había realizado. Entre los efectos adversos derivados del bloqueo simpático destacan la hipotensión y la diarrea.
Las contraindicaciones del procedimiento incluyen alteraciones de la coagulación (INR > 1,5, trombocitopenia < 50.000), tratamiento anticoagulante o antiagregante concomitante, inestabilidad hemodiná-mica y obstrucción intestinal, esta última debido al efecto simpaticolítico del bloqueo. Asimismo, la incapacidad del paciente para mantener la posición requerida durante la técnica constituye otra limitación.
Diversos factores influyen en la efectividad del procedimiento, incluyendo la modalidad de imagen utilizada para su guía (fluoroscopia, TAC, ecografía o ecoendoscopia). En este caso, se optó por TAC debido a su capacidad para proporcionar una visión tridimensional, reduciendo el riesgo de complicaciones, y por su accesibilidad en nuestro centro. Además, el volumen, concentración y técnica de administración de los agentes neurolíticos o neuromoduladores también tienen impacto en la eficacia del bloqueo.
El procedimiento se llevó a cabo con anestésico local asociado a un corticosteroide de liberación prolongada. La efectividad del bloqueo depende, en parte, de la técnica de neurolisis o neuromodulación empleada. La neurolisis química con alcohol o fenol tiene una distribución errática y puede tardar hasta 10 días en ejercer su efecto. Si bien se ha relacionado con fibrosis retroperitoneal, se han reportado tasas de éxito de hasta el 70%.
La radiofrecuencia es una alternativa que emplea corriente alterna de alta frecuencia para generar calor y producir coagulación térmica en los nervios. A diferencia de los agentes neurolíticos químicos, su efecto es inmediato. Existen dos tipos principales: la radiofrecuencia térmica, que induce neurodestrucción y se emplea en el dolor crónico de origen maligno en el que necesitamos una denervación permanente y RFP, que produce neuromodulación y es utilizada en el dolor benigno en el que necesitamos un efecto transitorio, como este caso, ya que poco a poco el hematoma irá disminuyendo y dejará de distender la cápsula hepática, desapareciendo así presuntamente el dolor. La RFP mantiene temperaturas inferiores a 42 °C y genera modificaciones en las fibras C y A-delta, modulando su actividad sin provocar daño estructural neuronal. Un estudio de Prithvi Raj et al. (2002) en 107 pacientes mostró que el 40% experimentó un alivio significativo del dolor, mientras que solo el 15% presentó una respuesta insuficiente. A pesar de estos hallazgos, se requieren estudios adicionales sobre esta técnica.
Habitualmente antes de realizar este tipo de técnicas se suele realizar un bloqueo diagnóstico con anestésico local de rápida acción y corta duración como la lidocaína. Se considera efectivo un bloqueo cuando reduce > 50% del dolor. Y si lo es, se plantea realizar la radiofrecuencia o la neurolisis química. En este caso se realizó directamente RFP sin bloqueo diagnóstico previo porque se consideraron que los riesgos de hacer dos punciones transcrurales superaban a los de hacer la RFP como técnica que como ya hemos dicho no produce neurolisis, si no neuromodulación con recuperación posterior.
El bloqueo de los nervios esplácnicos representa una opción terapéutica intervencionista válida para el manejo del dolor abdominal de etiología oncológica o crónica. Por la presente, reportamos un caso clínico en el que se empleó esta técnica en un contexto de dolor agudo refractario a tratamiento médico, con un resultado favorable.
CONCLUSIONES
- – El bloqueo esplácnico es una opción eficaz para el manejo del dolor abdominal refractario, incluso en contextos agudos.
- – Su uso precoz puede optimizar el control del dolor, reducir la necesidad de opioides y mejorar la recuperación.
- – Este caso destaca la importancia de considerar técnicas intervencionistas en el tratamiento del dolor abdominal complejo.