CASO CLÍNICO
Presentamos el caso de una mujer de 64 años, con intolerancia a AINE y sin antecedentes médicos de interés, que fue derivada a la consulta de la Unidad del Dolor por dolor glúteo bilateral con irradiación posterolateral a ambas extremidades, de predominio derecho, congruente con el territorio de S1, de un año de evolución. Se acompañaba de clínica neuropática (quemazón, descargas eléctricas, hormigueo y entumecimiento), de alteración del sueño de forma ocasional y un valor en la escala verbal numérica de 6 sobre 10. En domicilio seguía tratamiento farmacológico con paracetamol 1g cada 8h, tramadol 100 mg cada 12h y pregabalina 150 mg cada 12h, sin mejoría del dolor.
A la exploración física, destacaba normopeso, marcha punta-talón sin alteraciones. Balance articular lumbar normal, no doloroso. No presentaba dolor a la palpación de las apófisis espinosas ni de la musculatura paravertebral lumbar. Fuerza muscular conservada. Presentaba hipoestesia al tacto en territorio de S1 derecho pero sensibilidad a los pinchazos conservada, resultando en una puntuación del DN4 de 5 sobre 10. Reflejos osteotendinosos presentes y simétricos. Maniobras sacroilíacas negativas.
Se realizaron diferentes pruebas complementarias. El electromiograma era compatible con una radiculopatía crónica S1 derecha con discreta pérdida axonal motora. En la resonancia magnética (RMN) lumbar se objetivó protrusión y pinzamiento discal L5-S1, cambios hipertróficos facetarios degenerativos de L3 a S1 y quistes de Tarlov sacros (Fig. 1).
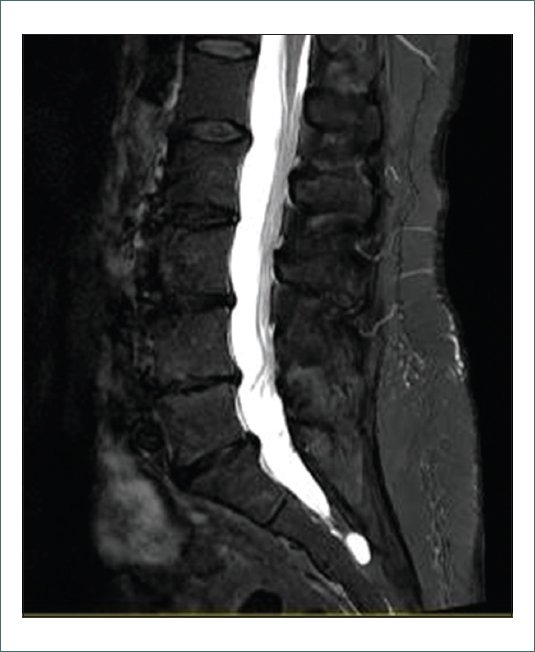
Figura 1. RMN lumbosacra, corte sagital, secuencia T2.
Antes de indicar cualquier técnica, se comentó el caso y se revisaron las imágenes con el equipo de radiología. Se objetivó que los quistes de Tarlov se ubicaban a nivel de S2 y S3, por lo que se descartó que fueran la causa de la radiculalgia.
Con todo ello, se orientó como una lumbociatalgia secundaria a la protrusión de L5-S1.
En cuanto al tratamiento, se descartó realizar una epidural caudal por el posible riesgo de punción del quiste de Tarlov y se optó por una infiltración transforaminal de la raíz de S1 derecha (Fig. 2) con 8 mg de dexametasona y 1 mg de lidocaína 0,2% (en total 1,5 ml) bajo control radiográfico.
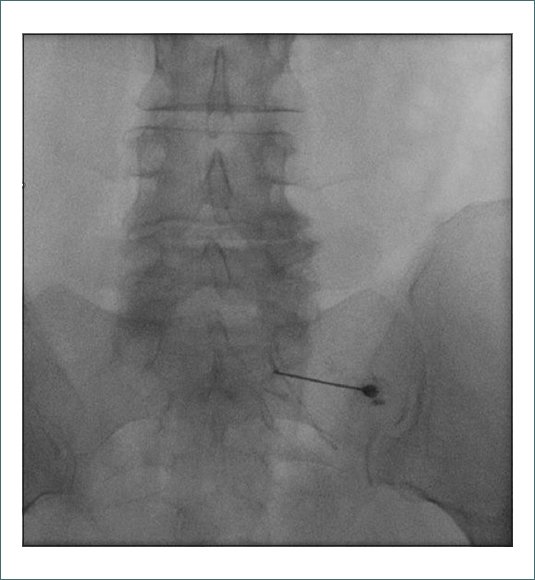
Figura 2. Infiltración transforaminal de la raíz S1 derecha.
Un mes después de la realización de la técnica se llevó a cabo un control telefónico. La paciente refería mejoría del dolor (EVN 3/10) y una disminución en la puntuación del DN4 (3/10), aunque persistía la hipoestesia al tacto en territorio de S1 derecho.
DISCUSIÓN
Ante una paciente con una radiculopatía lumbosacra es fundamental realizar un diagnóstico diferencial para determinar la causa subyacente. La hernia o protrusión discal es una de las etiologías más comunes. En este caso, la paciente explicaba un dolor irradiado a lo largo del trayecto de S1, coincidiendo con la imagen de la resonancia magnética de una protrusión del disco L5-S1 que podría estar comprimiendo la raíz nerviosa de S1. Además, los hallazgos del electromiograma y una puntuación del DN4 mayor de 4 apoyaban el diagnóstico.
Otra entidad clínica que se debería plantear dentro del diagnóstico diferencial es la estenosis de canal. Sin embargo, en nuestro caso se descartó esta entidad porque la paciente no presentaba claudicación a la marcha y la resonancia magnética no mostraba una estenosis significativa que pudiera justificar la clínica de la paciente.
En tercer lugar, el síndrome facetario se debe a cambios hipertróficos facetarios de causa degenerativa y los pacientes suelen referir un dolor localizado a nivel lumbar sin irradiación hacia las extremidades, y si presenta irradiación, ésta no sobrepasa las rodillas, por lo que no concuerda con la clínica que presentaba la paciente.
Las causas inflamatorias, como la artritis reumatoide; metabólicas, como la diabetes mellitus; o neoplasias, se podrían excluir en este caso por la ausencia de antecedentes de la paciente y por no presentar signos de alarma (como puede ser la fiebre, sudoración nocturna, dolor de tipo inflamatoria, incontinencia de esfínteres, etc.) además de que la resonancia no mostraba ninguna lesión asociada a estas causas.
Por último, debemos plantearnos también la posibilidad de que los quistes de Tarlov sean los causantes de esta sintomatología y debemos incluirlo en el diagnóstico diferencial.
Los quistes de Tarlov o quistes aracnoideos extradurales son dilataciones meníngeas localizadas entre el peri y el endoneuro de la vaina posterior de la raíz nerviosa espinal. Típicamente son un hallazgo casual en la resonancia magnética con una incidencia de entre el 4,6 y el 9% de la población adulta. Su localización más frecuente es la zona lumbar y sacra. Suelen ser asintomáticos, aunque el porcentaje de quistes sintomáticos es muy variable, entre el 1 y el 25 %. En los casos sintomáticos, los pacientes refieren lumbalgia o sintomatología radicular. Es típico también que el dolor se incremente con las maniobras de Valsalva o con los cambios posturales, debido al aumento de presión en el espacio subaracnoideo, forzando el paso de líquido cefalorraquídeo a la cavidad perineural por un fenómeno de tipo valvular. También se han descrito casos con incontinencia de esfínteres, parestesias o disestesias y paresias. En nuestro caso, se puede descartar que los quistes de Tarlov sean la causa del dolor radicular de esta paciente dado que en la imagen de la resonancia magnética se encuentran a nivel de S2 y S3 y la paciente presenta clínica a lo largo del territorio de S1.
Por lo que se refiere al tratamiento, debido a la ineficacia del tratamiento conservador farmacológico, se decidió realizar una técnica intervencionista. Con el diagnóstico de lumbociatalgia bilateral secundaria a la protrusión discal de L5-S1 la primera opción terapéutica sería una infiltración epidural vía caudal. Es una técnica con una tasa de complicaciones baja pero aun así, se deben tener en cuenta las variaciones anatómicas como son los quistes de Tarlov y los posibles riesgos asociados, ya que se han reportado casos de punciones durales inadvertidas con bloqueo motor posterior, de distribución errática de los fármacos o también un aumento del riesgo de provocar una compresión nerviosa por el volumen de anestésico local administrado. Por todo ello, se optó por una infiltración transforaminal de la raíz nerviosa S1 derecha dado que la paciente presentaba dolor predominantemente en el lado derecho. Esta técnica nos permite administrar fármacos directamente en la raíz afectada y en este caso una menor tasa de complicaciones.
Como conclusiones, debemos tener en cuenta que el diagnóstico diferencial es crucial en pacientes con radiculopatía lumbosacra para determinar la causa subyacente del dolor y escoger la mejor opción terapéutica. Aunque los quistes de Tarlov sean un hallazgo poco frecuente en la RMN, si están presentes, deben formar parte del diagnóstico diferencial de la radiculalgia. Así mismo, para realizar una técnica intervencionista se debe tener en cuenta que la presencia de quistes de Tarlov puede dar una distribución errática de los fármacos, con la consecuente ineficacia de la técnica y posibles complicaciones como, por ejemplo, la punción del quiste o la compresión nerviosa.