CASO CLÍNICO
Paciente de 56 años con dolor lumbar crónico tras dos cirugías de columna: artrodesis L5-S1 en 2010 con reintervención en 2019, artrodesis L4-L5-S1 con laminectomía y resección del arco posterior.
Entre sus antecedentes médicos destacan síndrome de intestino irritable, colitis colágena/linfocitaria y reflujo gastroesofágico en seguimiento por la unidad de trastornos funcionales. Presenta además fibromialgia y fatiga crónica diagnosticada en 2013, cefaleas opresivas y síndrome de congestión pélvica. En el ámbito psiquiátrico diagnosticada de trastorno de ansiedad, el último episodio de agitación en abril de 2024 que requirió ajuste de medicación.
La evolución de la paciente está marcada por dolor persistente y refractario a múltiples tratamientos, lo que motiva su derivación a la Unidad del Dolor en julio de 2020. Desde entonces, recibe diversas terapias que incluyen: infiltraciones de los músculos paraespinales (erector espinal, cuadrado lumbar), radiofrecuencias de ramo medial L3-L4 y dorsal de L5, perfusiones intravenosas de metadona, ketamina y anestésicos locales, presentando en una ocasión un episodio de intoxicación por estos últimos.
Las pruebas complementarias (ecografía, TC abdominal, RM lumbar, potenciales evocados y EMG seriadas) no evidencian alteraciones estructurales que justifiquen la sintomatología.
A principios de 2024, ante la intensificación del dolor lumbar, que genera una limitación funcional severa con incapacidad para la marcha, encamamiento y desplazamiento exclusivo en silla de ruedas, la Unidad de Raquis evalúa las opciones terapéuticas y descarta la ampliación de la artrodesis, considerándola no beneficiosa para la mejoría de la sintomatología. Ante la persistencia del dolor refractario y el antecedente de cirugía de raquis, se solicita valoración en el Comité de Neuroestimulación para evaluar la posibilidad de neuroestimulación medular (SCS) como alternativa analgésica. Sin embargo, tras una revisión en conjunto con el centro de referencia (Hospital Vall d’Hebron), se concluye que la paciente no es candidata al procedimiento debido a sus antecedentes (fibromialgia, colón irritable, cefaleas, congestión pélvica) y la existencia de comorbilidad psiquiátrica no compensada.
Una vez descartado el implante de neuroestimulador, se consensúa optimizar las medidas no farmacológicas y continuar con rehabilitación física para mejorar la movilidad y la calidad de vida. Debido a la complejidad del caso, se decide el ingreso hospitalario para un manejo intensivo. Se realiza un inventario de sensibilización central, obteniendo 84 puntos, y se propone una estrategia multimodal e interdisciplinaria.
La Unidad de Dolor, el día de ingreso, en el área de reanimación quirúrgica y bajo monitorización, inicia una perfusión endovenosa de ketamina a una dosis inicial de 0,05 mcg/kg/h, con titulación gradual hasta alcanzar 0,1 mg/kg/h. Posteriormente, se procede a la colocación de catéter bilateral a nivel del erector espinal, guiado por visión ecográfica, administrándose en ambos lados un bolo de 10 ml de ropivacaína al 0,2% junto con 20 mcg de dexmedetomidina. La paciente experimenta una mejoría significativa del dolor, lo que permite iniciar la terapia física propuesta por el equipo de rehabilitación.
Medicina física y rehabilitación realizan una valoración inicial de la paciente, donde se encuentran a la misma en decúbito lateral con acortamiento de la cadena posterior con ángulo poplíteo bilateral de 50º, maniobra de Thomas (-). Tolera la sedestación al borde de la cama pero presenta imposibilidad para erguirse, refiere “que le tira todo”. Se intenta bipedestación pero se observa un patrón de triple flexión con flexión ventral de tronco muy exagerada en el que predomina el riesgo de caída. Se inician sesiones de rehabilitación y fisioterapia precedidas de bolos de medicación por ambos catéteres. Se marca línea de trabajo para estirar la musculatura, mejorar el posicionamiento y lograr progresivamente la bipedestación y marcha, consiguiendo ambos objetivos al cuarto y décimo día de ingreso respectivamente.
El equipo de salud mental realizó un ajuste de psicofármacos, además de proporcionar soporte psicológico con estrategias cognitivo-conductuales.
Finalmente se estimuló la movilización activa, reforzando la educación sanitaria a la paciente y a sus familiares, insistiendo en medidas de autocuidado y promoviendo la actividad física y continuar con la rehabilitación al alta.
DISCUSIÓN
El dolor lumbar crónico (DLC) se define como dolor persistente en la región baja de la espalda que dura tres meses o más. Es una de las patologías más comunes, afectando entre el 60 y 80% de la población en algún momento de la vida1. Aproximadamente el 23% de las personas con dolor lumbar agudo desarrollarán dolor crónico. Esta condición tiene un gran impacto en la calidad de vida, siendo una de las principales causas de discapacidad laboral2. Además de las limitaciones físicas, los pacientes pueden experimentar trastornos emocionales como depresión y ansiedad debido al dolor constante y la pérdida de funcionalidad6. Aunque el dolor lumbar crónico no suele acortar la esperanza de vida, está estrechamente relacionado con un aumento en los años vividos con discapacidad (YLD), ya que afecta gravemente la movilidad y la independencia de los pacientes2.
El dolor persistente tras cirugía de raquis es una condición en la que el dolor lumbar o radicular continúa más allá de los tres meses posteriores a una intervención quirúrgica. Este dolor afecta a un 10-40% de los pacientes que se someten a cirugías de columna3.
La sensibilización central es un mecanismo fisiopatológico complejo caracterizado por la amplificación disfuncional y mantenida de la señal nociceptiva en el sistema nervioso central, que conduce a una hiperexcitabilidad de las vías del dolor y provoca dolor desproporcionado, persistente y generalizado, sin una correlación directa con el daño tisular periférico3,7. Si bien podemos encontrar componentes de sensibilización central en los pacientes con dolor nociceptivo, neuropático y nociplástico, es especialmente relevante en este último5,7 (Fig. 1).
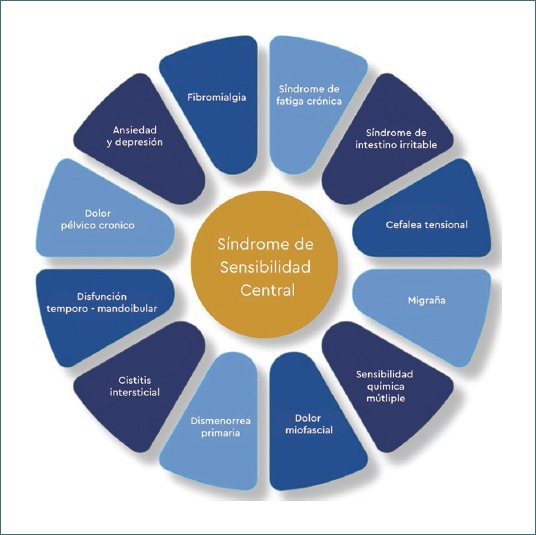
Figura 1. Manifestaciones de la sensibilización central (figura adaptada de Daniel. Síndrome de Sensibilidad Central: Síntomas, causas y tratamientos. ProAge By LFL. Last access 2024 May 23. https://proage.es/blog/sindrome-de-sensibilidad-central-sintomas-causas-y-tratamientos/).
Es fundamental identificar correctamente el tipo de dolor para seleccionar el tratamiento más adecuado5,6. Para ello, se distinguen tres categorías:
Dolor nociceptivo
Relacionado con la activación de nociceptores por lesión o inflamación5. Se considera un tipo de dolor “fisiológico” porque responde a un daño en los tejidos. Ocurre típicamente en respuesta a una lesión somática, como una fractura ósea, una herida o una inflamación, y se puede clasificar en dolor somático (en los tejidos superficiales, como la piel o los músculos) o visceral (en los órganos internos). Su tratamiento incluye AINEs, opioides en casos seleccionados y terapias físicas.
Dolor neuropático
Causado por lesión nerviosa o enfermedad en el sistema somatosensorial. Es típicamente desgarrante, punzante o eléctrico y puede ocurrir sin una lesión evidente en los tejidos. A menudo se asocia con síntomas de parestesia o hiperalgesia6. El tratamiento para el dolor neuropático se basa en medicamentos neuromoduladores como antidepresivos tricíclicos, anticonvulsivos (como gabapentina o pregabalina), y analgésicos tópicos como parches de lidocaína o capsaicina. En algunos casos, se utilizan opioides si el dolor es intenso, pero con precaución debido al riesgo de dependencia.
Dolor nociplástico
Es una categoría relativamente nueva que describe el dolor causado por una sensibilización central, donde el sistema nervioso central responde de manera excesiva o alterada a las señales de dolor, sin que haya una lesión o daño tisular evidente5,7. Es un dolor crónico que no se puede explicar completamente por la activación de nociceptores periféricos. Es el resultado de alteraciones en la forma en que el cerebro procesa el dolor, lo que lleva a una percepción de dolor más intensa. Se asocia con la amplificación del dolor a través de mecanismos centrales. El tratamiento incluye medicamentos moduladores de la sensibilidad central, como los antidepresivos (ISRS, IRSN), gabapentinoides, y analgésicos con propiedades de modulación neuronal. Las terapias cognitivo-conductuales también son útiles, ya que a menudo tiene un componente psicológico3,6,4,8.
Al analizar retrospectivamente este caso, observamos que la paciente presentaba antecedentes de patologías que comparten la sensibilización central como mecanismo fisiopatológico, incluyendo fibromialgia, síndrome de intestino irritable, cefalea tensional crónica, síndrome de fatiga crónica, dolor lumbar crónico y dolor postoperatorio persistente tras cirugía de raquis3,10. A lo largo de los años, ha sido sometida a múltiples tratamientos intervencionistas e incluso dos cirugías de columna sin lograr un alivio significativo del dolor ni una mejoría en su calidad de vida.
A pesar de que la neuroestimulación medular es una opción terapéutica eficaz para el tratamiento del dolor persistente tras cirugía espinal, su éxito depende de una adecuada selección de pacientes. En este caso, la presencia de comorbilidades asociadas a sensibilización central y un trastorno psiquiátrico no compensado constituyeron criterios de exclusión para el implante3,6. Estos factores son predictores de fracaso de un procedimiento que no está exento de complicaciones (algunas graves y permanentes) y conlleva un alto coste para el sistema sanitario.
Ante la falta de respuesta a los tratamientos ambulatorios previos, la paciente y su familia manifestaban una gran desesperación, depositando expectativas poco realistas en cualquier intervención que pudiera ofrecer una mejoría sustancial del dolor y la funcionalidad. Debido a la complejidad del caso, caracterizado por un dolor intenso y una limitación funcional invalidante, se decidió su ingreso hospitalario para un abordaje conjunto entre los diferentes servicios a cargo: rehabilitación y terapia física, salud mental y la unidad del dolor.
Si bien la aplicación de cuestionarios de evaluación del dolor no tiene un propósito educativo en sí mismo, la realización del Inventario de Sensibilización Central (CSI), que en este caso arrojó un resultado elevado, permitió abrir un canal de comunicación efectiva con la paciente y su entorno3,10. Explicar la relación entre su condición actual y sus antecedentes médicos previos fue clave para fortalecer el vínculo de confianza con el equipo tratante y fomentar su compromiso con los objetivos terapéuticos propuestos, siendo el principal de ellos la recuperación del patrón de la marcha.
El tratamiento interdisciplinario incluyó:
- – Medidas no farmacológicas: educación del paciente y su familia, estrategias de rehabilitación y terapia física, y abordaje psicológico del componente emocional (ansiedad, depresión y catastrofismo).
- – Intervenciones farmacológicas: administración de ketamina en perfusión intravenosa y bloqueo del músculo erector espinal lumbar.
La ketamina, ampliamente utilizada en anestesiología y en el tratamiento del dolor crónico, actúa como un antagonista no competitivo de los receptores NMDA. Su mecanismo de acción bloquea la hiperexcitabilidad neuronal inducida por la activación sostenida de estos receptores, reduciendo la facilitación sináptica prolongada y la potenciación a largo plazo (LTP), dos procesos clave en la memoria del dolor y la sensibilización central9. Además, disminuye la actividad del sistema límbico y de las estructuras involucradas en la modulación emocional del dolor, lo que contribuye a reducir la percepción del sufrimiento asociado al estímulo doloroso. También actúa sobre los receptores opioides mu y delta, potenciando la analgesia endógena y reduciendo la necesidad de opioides exógenos (Fig. 2)9,12.
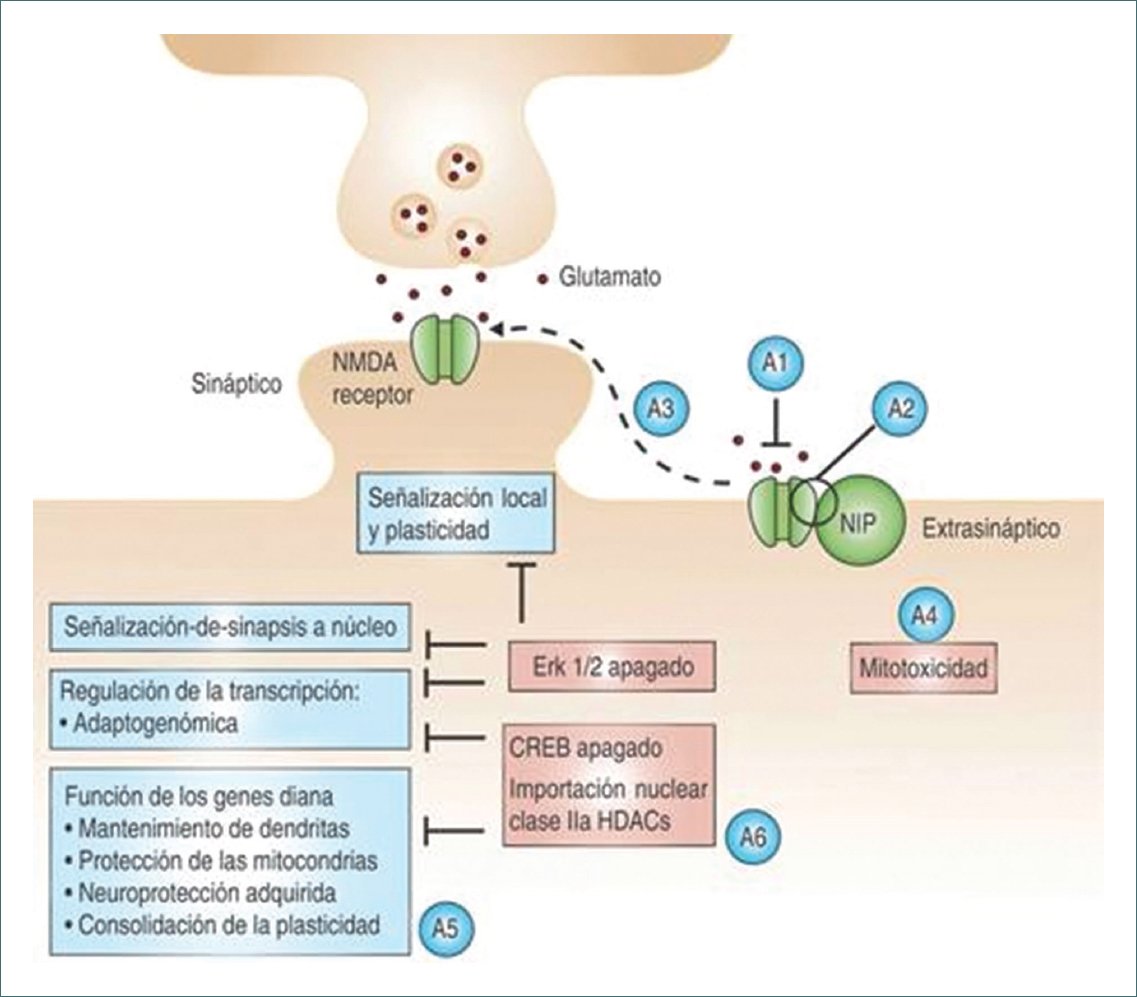
Figura 2. Mecanismo de acción de los inhibidores NMDA (figura adaptada de Torres-Valdés, Selene & Carrillo-Torres, Orlando & Rascon Martinez, Dulce Maria, 2023. Clínicas de ketamina: usos actuales según la evidencia. Revista Mexicana de Anestesiología. 46. 197-203. 10.35366/111076).
En el manejo del dolor crónico, la ketamina se administra en dosis subanestésicas, generalmente entre 0,05-0,5 mg/kg/h en infusión intravenosa continua. En este caso, se utilizó una dosis de 0,05-0,1 mg/kg/h con monitorización hemodinámica y neurológica. Su uso dentro de un enfoque multimodal ha demostrado mejorar la calidad de vida en pacientes con dolor refractario, reducir la dependencia de opioides y potenciar la respuesta al tratamiento rehabilitador12.
En cuanto al abordaje locorregional, el músculo erector espinal lumbar desempeña un papel fundamental en la estabilidad de la columna vertebral, y su disfunción es frecuente en estados de sensibilización central debido a su composición predominantemente de fibras tipo I, lo que lo hace vulnerable en condiciones de dolor crónico. En este caso, se colocaron catéteres ecoguiados en ambos músculos erectores espinales a nivel lumbar para la administración de bolos analgésicos a demanda, en función de las sesiones de rehabilitación.
Para optimizar la calidad del bloqueo, se añadió dexmedetomidina al anestésico local, ya que su acción sobre los receptores α2-adrenérgicos en la médula espinal parece potenciar la analgesia y prolonga su duración. Estudios recientes sugieren que las dosis óptimas para maximizar la analgesia y minimizar los efectos adversos oscilan entre 0,5-1 μg/kg11.
Este caso subraya la importancia de un enfoque multimodal e interdisciplinar, integrando medidas farmacológicas y no farmacológicas en pacientes con dolor crónico complejo y sensibilización central, resaltamos la importancia de la educación al paciente en su implicación con las medidas de compromiso y autocuidado3,5,7.